Deixe-me dizer em primeiro lugar que é uma grande honra esta entrevista que aceitou conceder ao Esquerda.net. O dr. Tiago Fleming Outeiro está neste momento à frente do Centro de Investigação sobre Doenças Neurodegenerativas da Universidade de Goettingen, na Alemanha, depois de ter feito um doutoramento no MIT, um pós-doutoramento na Harvard Medical School, depois de ter voltado para Portugal para liderar a Unidade de Neurociência Celular e Molecular no Instituto de Medicina Molecular. Para os mais desavisados, o nome de Goettingen é capaz de não dizer muito. Confesso que a mim também não dizia, até que descobri que é uma Universidade por onde passaram, entre estudantes, professores e investigadores, nada menos do que 44 Prémios Nobel! Um número realmente esmagador. Portanto, foi para a Alemanha em 2010, onde está até hoje.
Já vamos falar um pouco sobre essa mudança, mas o que motivou esta entrevista foi um estudo recente coordenado por si que diz respeito a um medicamento que existe há cerca de 60 anos, um antibiótico já muito antigo e conhecido, e que em ensaios in vitro e in vivo demonstrou capacidades surpreendentes para deter a progressão da Doença de Parkinson.
Trata-se de uma doença que neste momento não tem cura nem há qualquer medicamento que trave o seu desenvolvimento. A medicação é apenas sintomática, isto é, cuida dos sintomas, mas a doença continua a desenvolver-se sem que exista qualquer droga que a possa deter.
Este ensaio apontou para esse medicamento, a doxiciclina, que poderia eventualmente, se se confirmarem estes primeiros ensaios bastante entusiasmantes, vir a ser uma solução – pelo menos melhor do que as que existem até agora – para a Doença de Parkinson.
Então, a minha primeira pergunta é sobre este estudo. Os doentes de Parkinson podem ter uma nova esperança?
Boa tarde Luis, é um prazer participar nesta entrevista e partilhar um pouco daquilo que tem sido a nossa contribuição nesta área tão importante. Como o Luis explicou, e muito bem, não temos ainda as terapias que gostaríamos que existissem para ajudar os doentes e as suas famílias. A Doença de Parkinson, como explicou, é uma doença progressiva para a qual hoje em dia existem apenas tratamentos sintomáticos, e que até funcionam muito bem na maioria dos doentes, e durante bastante tempo. Quando comparamos a Doença de Parkinson com outras doenças neurodegenerativas, ela até está num patamar, se quisermos, melhor, porque temos algumas armas terapêuticas para tratar os sintomas. Mas, de facto, não sabemos ainda tratar as origens da doença.
É aí que tem incidido a investigação que temos feito aqui no meu grupo e em que eu já trabalho há mais de 20 anos.
Apesar de a Doença de Parkinson ter sido descrita em 1817, ou seja, há mais de 200 anos, ainda sabemos pouco sobre ela. Temos avançado muito, adquirido um conhecimento muito grande, mas sabemos pouco sobre quais são as origens da doença, o que nós no laboratório chamamos os mecanismos moleculares que levam a todos os sintomas clínicos que os doentes experienciam.
A Doença de Parkinson é uma doença neurológica degenerativa que se caracteriza pela lentidão e rigidez dos movimentos e pelos tremores que aparecem normalmente em repouso. Com o tempo, surgem outros sintomas, como as discinésias (movimentos repetitivos) e distonias (espasmos musculares). Outros sintomas menos citados mas que prejudicam muito a qualidade de vida são a obstipação e a incontinência urinária. Os doentes de Parkinson são também muito sujeitos à depressão (que atinge cerca de 50% dos doentes). A doença é detetada, normalmente, por volta dos 60 anos, mas já surgiu em pessoas de até 18 anos. Calcula-se que existam no mundo cinco milhões de doentes de Parkinson. Em Portugal, o cálculo é de 18 mil pessoas com a doença.
Neste estudo, o que nós fizemos foi pegar numa molécula, que é a doxiciclina, para a qual já havia alguma evidência de que poderia ter um papel relevante no contexto da Doença de Parkinson – mas também noutras doenças neurodegenerativas, já chegamos lá – e testámos-la em modelos celulares, modelos animais, que são modelos, portanto têm todo um conjunto de limitações que não nos permitem dizer que são, ou que reproduzem tudo o que são ou que caracteriza a Doença de Parkinson. Mas, como modelos que são, procuram reproduzir alguns aspectos que nós sabemos que são relevantes no contexto da doença.
Nestes testes laboratoriais que fizemos no meu grupo, e em colaboração com outros colegas na França, na Argentina e no Brasil, que também se interessaram por utilizar esta molécula, vimos então efeitos que são promissores e nos dão uma esperança. E esta esperança vem de onde? Vem do facto de a doxiciclina ser um medicamento que já é usado com outras indicações e é um antibiótico. Portanto, tem aqui este papel que, por um lado, nos diz que já temos muita informação sobre a segurança e como esta molécula pode ser usada para tratar doenças humanas, por outro, temos aqui um pequeno senão: ser um antibiótico. E os antibióticos, como sabemos, devem ser tomados com cuidado, porque podem levar a formas resistentes de infeções bacterianas que se vão adaptando ao facto de estarem a ser confrontadas com este tipo de moléculas, e que podem tornar-se resistentes, o que poderá despoletar um conjunto de situações que não são desejáveis.
Portanto, o que temos é esperança numa molécula que tem umas propriedades que nós estudamos e confirmamos e que nos abre agora perspetivas de poder desenvolver moléculas com estruturas semelhantes que possam ter propriedades idênticas, se possível melhores, e que de facto funcionem sem ter o risco de atividade antibiótica. Também aqui neste ponto em que estamos há alguns estudos que têm sido feitos, até já em humanos, em que são usadas doses de doxiciclina abaixo das que se usam normalmente quando queremos usá-la como antibiótico. Isto é algo que, mais uma vez, tem algum interesse. Se conseguirmos evitar alguns problemas associados com possíveis infeções resistentes a este tipo de antibióticos, estamos a atingir um ponto importante no desenvolvimento desta molécula.
Olhamos para esta molécula (doxiciclina) como um ponto de partida e não um ponto de chegada.
Mas nós olhamos muito para esta molécula como um ponto de partida e não um ponto de chegada. Não é, obviamente aquilo que as pessoas gostariam de ouvir hoje, mas eu sou positivo e acho que a mensagem que temos de passar é que há muita investigação de qualidade a ser feita, há vários ensaios clínicos a decorrer, há esperança em moléculas novas como esta e outras que estão a ser desenvolvidas. Portanto, há que ter esperança num futuro o mais próximo possível, porque estamos a dar passos importantes no sentido de compreender os mecanismos e como poderemos intervir terapeuticamente. Por analogia com o que se passa noutras áreas, nomeadamente na área do HIV, uma doença que há 20 anos era mortal e hoje em dia é uma doença crónica, pensamos no futuro tratar a Doença de Parkinson e outras doenças neurodegenerativas com estratégias semelhantes, que passam por utilizar cocktails de moléculas, conjuntos de moléculas que não tratam apenas um aspecto da doença, mas sim vários aspectos ao mesmo tempo. Se conseguirmos diagnosticar, detetar a doença em fases cada vez mais precoces, podemos, se tivermos essas armas terapêuticas, atrasar a progressão da doença e prolongar o bem estar dos doentes o máximo de tempo possível, que é o que pretendemos. Esta é a ideia geral do estudo, e o ponto em que nós estamos.
Eu acho que devo dizer a quem esteja a ver ou a ler esta entrevista que eu aqui tenho um duplo papel: o de jornalista, mas também o de doente de Parkinson. O que quer dizer que algumas das minhas motivações vão um pouco além do interesse jornalístico.
Dito isto, gostaria de perguntar o seguinte: normalmente os doentes de Parkinson procuraram o médico por terem começado a sentir tremores. Depois de muita despistagem daqui e dali, depois de um diagnóstico clínico que também costuma ser demorado, chega-se ao veredito: temos Doença de Parkinson. Nesta altura, o que normalmente nos dizem é que é um diagnóstico tardio, porque cerca de 80% das células produtoras de dopamina já morreram. Ou seja, restam-nos 20% – que por outro lado vão continuar a morrer, porque a doença continua a progredir – o que nos deixa numa enorme angústia: quanto tempo vamos poder ficar apenas sob o efeito da levodopa, que é a principal medicação que todos tomamos? Neste estudo, foram encontradas não só a capacidade da doxiciclina para deter o avanço da doença como também uma “recuperação das funções dopaminérgicas”. Isto quer dizer que aparecem novas células produtoras de dopamina? Porque se é isso é algo bombástico para os doentes de Parkinson…
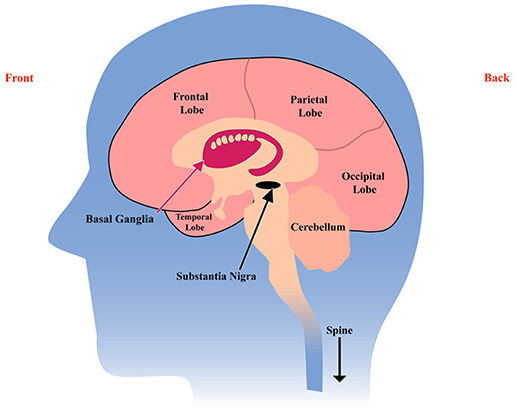 Essa é uma pergunta excelente. Os números que mencionou são aquilo que se estima quando os doentes procuram o neurologista, no momento em que sentem os problemas motores, o tremor, a rigidez muscular, os sintomas que normalmente levam o paciente a procurar o médico. Mas sabemos que, vários anos antes, talvez até décadas, o processo da doença já se iniciou. E é durante esse processo de doença que começam a morrer os neurónios dopaminérgicos que estão envolvidos no controlo do movimento voluntário – aquele que é afetado na Doença de Parkinson. Estima-se de facto que a perda de neurónios seja massiva, atingindo porventura os 80% naquela zona do cérebro que se chama substância negra, a zona do cérebro que tem os neurónios dopaminérgicos. Noutras zonas do cérebro não há morte neuronal conhecida, ou não haverá tanta, e este número de 80% é uma estimativa, não é um número que se verifique em todos os doentes. Não temos forma atualmente para estimar, no momento do diagnóstico, qual é a percentagem de perda daquele tipo de neurónios. Também é importante termos isso presente.
Essa é uma pergunta excelente. Os números que mencionou são aquilo que se estima quando os doentes procuram o neurologista, no momento em que sentem os problemas motores, o tremor, a rigidez muscular, os sintomas que normalmente levam o paciente a procurar o médico. Mas sabemos que, vários anos antes, talvez até décadas, o processo da doença já se iniciou. E é durante esse processo de doença que começam a morrer os neurónios dopaminérgicos que estão envolvidos no controlo do movimento voluntário – aquele que é afetado na Doença de Parkinson. Estima-se de facto que a perda de neurónios seja massiva, atingindo porventura os 80% naquela zona do cérebro que se chama substância negra, a zona do cérebro que tem os neurónios dopaminérgicos. Noutras zonas do cérebro não há morte neuronal conhecida, ou não haverá tanta, e este número de 80% é uma estimativa, não é um número que se verifique em todos os doentes. Não temos forma atualmente para estimar, no momento do diagnóstico, qual é a percentagem de perda daquele tipo de neurónios. Também é importante termos isso presente.
Dopamina
É um neurotransmissor produzido no cérebro, numa área chamada substância negra, que é responsável pelo controlo do movimento, pelo equilíbrio, pela marcha. A falta de dopamina, motivada pela morte dos neurónios dopaminérgicos, isto é, que produzem dopamina, da substância negra, é a causa da Doença de Parkinson.
Mas o que isto nos diz é que o nosso cérebro é, por um lado, muito resiliente, porque é capaz de aguentar uma perda grande de neurónios sem que os sintomas sejam excessivos. Porque se precisamos de perder 80%, e só se salvam 20%, para ter aqueles sintomas, isso quer dizer que 80% daqueles neurónios que foram perdidos não levaram ainda a sintomas significativos. Por outro lado, diz-nos que, se conseguíssemos diagnosticá-la mais cedo, as chances de reter a função normal seria muito maior. Se conseguirmos detetar a doença quando tiverem sido perdidos apenas 20% dos neurónios, sabemos que há ainda uma margem grande, que poderá ser prolongada, eventualmente, até que os sintomas acabem por surgir. Isso dá-nos uma esperança grande, porque estamos a fazer também progressos a esse nível, de poder diagnosticar a doença mais cedo, e portanto há aqui outra expectativa, noutro aspecto que não tem a ver necessariamente só com a terapia, mas com o diagnóstico, e isso é muito importante.
No estudo, em particular, para voltar à pergunta que colocou, o que fizemos foi utilizar um modelo, um modelo animal, mas um animal muito simples, muito diferente de um ser humano, um animal que não tem um cérebro organizado como os seres humanos, mas tem neurónios dopaminérgicos, porque é um animal que também se move e o movimento deste animal também depende da presença destes neurónios dopaminérgicos.
O que aconteceu não foi ainda essa “descoberta bombástica” de podermos promover a produção de mais neurónios dopaminérgicos, neste modelo não foi isso que encontramos. Foi apenas a capacidade de reter a função dopaminérgica, porque sabemos que antes de os neurónios morrerem, começam a deixar de ser funcionais e a deixar de libertar a dopamina nos níveis normais. Portanto, aqui, falamos não necessariamente de uma repovoação do cérebro por promover a produção de mais neurónios dopaminérgicos, mas sim de melhorar a função dos neurónios dopaminérgicos que ainda lá estão. Isso, no fundo, é também a base para as terapias usadas atualmente, a levodopa, os outros tratamentos dopaminérgicos, mesmo a cirurgia de estimulação cerebral profunda, o que fazem é tirar partido daqueles neurónios que lá estão, os circuitos que ainda estão funcionais, e tentar melhorar a sua função.
Ainda assim, é um resultado importante e relevante, este de podermos tratar, ao nível muito molecular, ao nível de detalhe muito aprofundado, alterações que estão a causar a disfunção neuronal que mais tarde poderão levar à morte destes neurónios.
Um estudo como este, que envolve pessoas de diversos continentes, demora quanto tempo, desde a submissão do projeto, a busca de financiamento, os testes em si, até ao fim?
Este tipo de trabalhos demora anos. Até chegarmos a este ponto, posso dizer que demorámos cerca de três anos. E isto a partir do momento em que pudemos começar a fazer as experiências. Se levarmos em conta o tempo que demora a escrever o projeto, submetê-lo às agências financiadoras, esperar pelos resultados, dar início aos contratos que permitem começar a utilizar as verbas atribuídas para a investigação, estamos a falar, normalmente, em prazos de cinco anos. Porque esse processo de candidatura aos fundos e a aprovação demora sempre um ano, ano e meio, dependendo dos países. E aqui pudemos beneficiar-nos do facto de trabalhar em rede, em colaboração com os colegas de outros países onde já havia coisas a correr, ou puderam ir tendo coisas a correr enquanto nós estávamos a começar, e nós continuámos enquanto outros estavam a obter novos financiamentos. Essa é a vantagem também de trabalhar em equipa, de trabalhar em colaboração com colegas de outros países. É partilhar a experiência, partilhar o conhecimento, para tentar acelerar o progresso, o avanço da ciência.
Este tipo de trabalhos demora anos. Até chegarmos a este ponto, posso dizer que demorámos cerca de três anos.
Atualmente em Portugal está um concurso aberto para projetos de investigação, vão fechar na próxima semana, e depois vamos estar muitos meses à espera dos resultados, porque há muitas candidaturas, os projetos têm de ser avaliados por peritos internacionais, depois há os atrasos normais que sempre acontecem, a máquina precisa de funcionar no sentido de tomar as decisões de quais são os projetos mais promissores e que devem ser financiados… Depois vêm as decisões e, infelizmente, sabemos que há sempre uma taxa de aprovação de projetos muito inferior àquilo que seria necessário para que a ciência possa avançar a grande velocidade. Portanto, é esta a situação que se vive na ciência.
Isto não é um problema só de Portugal, é um problema geral, E com todas as limitações económicas que esta situação de pandemia tem trazido, obviamente que limita os orçamentos para a Ciência, para a investigação, e isto acaba por ter um impacto na velocidade a que podemos avançar. Neste contexto, então, a resposta mais direta é que demoramos três anos, talvez cinco anos se contarmos com os prazos de financiamento e as esperas. É o tempo que demora um trabalho deste género a dar estes frutos.
E já existe em curso um outro estudo que dê continuidade a este?
Continuamos a trabalhar nisto, continuamos a tentar avançar neste conhecimento, passando para outros modelos animais. Temos outros estudos, em colaboração, em que utilizamos outros animais já mais próximos do ser humano, mamíferos, os chamados ratinhos de laboratório, que são modelos muito úteis também, apesar das limitações que ainda têm, por não serem seres humanos. Mas permitem-nos já estudar os efeitos deste tipo de estratégias no contexto de um cérebro, de um organismo mais desenvolvido. Esses estudos estão a decorrer e irão demorar algum tempo também, até dar os frutos que esperamos.
Mas são estudos a decorrer, tentamos que não haja interrupções na investigação, embora isso por vezes possa acontecer, quando os revisores entendem que a proposta que fizemos para um projeto pode não ser a mais adequada, na sua opinião – porque isto é tudo baseado em opiniões – e portanto isso às vezes causa atrasos. Neste caso, felizmente temos já outros projetos a decorrer, portanto esperamos que não haja atrasos significativos.
Mas são estudos sobre a doxiciclina?
Não me refiro apenas a estudos com doxiciclina, mas também com outras moléculas e outros tipos de intervenção. Nós temos um interesse mais geral, em estudar e testar vários tipos de intervenções com potencial terapêutico, e achamos que beneficiamos também da comparação dos efeitos de diferentes estratégias.
 Eu compreendo que uma investigação de base, como aquela que este estudo e certamente o que o prossegue fazem, seja fundamental para entender os mecanismos, isto é, para não progredir no escuro, para não dar passos em falso que depois se transformem em retrocessos. Compreendo isso perfeitamente. Mas, por outro lado – e aqui entra a angústia dos tais 20% de neurónios dopaminérgicos que sobram – aquilo que eu sinto, no meu caso particular e no de muitos amigos que têm esta doença, é que nós não temos muitos anos para esperar… A pergunta que faço é a seguinte: não é possível, enquanto se faz a investigação de base, fazer testes clínicos com humanos?
Eu compreendo que uma investigação de base, como aquela que este estudo e certamente o que o prossegue fazem, seja fundamental para entender os mecanismos, isto é, para não progredir no escuro, para não dar passos em falso que depois se transformem em retrocessos. Compreendo isso perfeitamente. Mas, por outro lado – e aqui entra a angústia dos tais 20% de neurónios dopaminérgicos que sobram – aquilo que eu sinto, no meu caso particular e no de muitos amigos que têm esta doença, é que nós não temos muitos anos para esperar… A pergunta que faço é a seguinte: não é possível, enquanto se faz a investigação de base, fazer testes clínicos com humanos?
Sim, é possível, e felizmente há muitos ensaios já na fase clínica. Este estudo que nós publicamos, em particular, é aquilo que chamaríamos de estudo pré-clínico, porque ainda não envolvemos doentes, ainda não envolvemos seres humanos. Mas há vários estudos clínicos em curso. E aqui depois entram as comissões de ética, entra a vontade e a confiança dos clínicos de tentar estratégias novas, como esta, mas que partem do facto de se tratar de moléculas que já estão regulamentadas para outras utilizações, para outras indicações e que têm a vantagem de poder ultrapassar algumas das etapas que seriam exigidas no contexto de ensaios clínicos, que é a fase de segurança. Porque nós já sabemos que a doxiciclina é uma molécula que tem um determinado perfil de segurança, uma gama de concentrações em que é eficaz, e portanto já temos essa informação. E depois depende de se conseguir envolver grupos de doentes que permitam de facto tirar conclusões, porque para fazer um teste são necessários doentes e indivíduos de controlo, porque muitas vezes temos efeitos que parecem ser reais, mas cuja origem é o efeito placebo. Para isso é preciso desenhar o ensaio clínico de uma determinada forma, sob pena de se tirarem conclusões e interpretações que não correspondem ao efeito real que as moléculas têm.
Portanto, quando entramos na fase clínica, entramos numa fase de complexidade muito maior, porque já não estamos a falar de animais de laboratório, de células que nós conseguimos manter em condições muito bem controladas, mas sim de toda a diversidade e a variabilidade inerente ao ser humano. São estudos que têm de ser feitos sob condições o mais controladas possível, para podermos assegurar que a interpretação dos resultados é correta. E isso é algo que, no contexto em que vivemos, mais uma vez usando como exemplo, gerou muitas teorias da conspiração, muita dúvida, “como é que é possível fazer ensaios tão rápidos para uma vacina para a Covid, quando normalmente sabemos que o processo de desenvolvimento de um medicamento demora dez, doze, vinte anos?” Toda a gente ficou muito surpreendida.
Apesar de as vacinas de RNA contra a Covid-19 terem uma tecnologia que ainda não tinha sido usada em humanos, já sabíamos há muito tempo como funcionava.
Só que o que essas pessoas, que não conhecem este meio, não se lembram, é que a tecnologia que foi usada para produzir a vacina da Covid é uma tecnologia que já é usada há anos, e apesar de as vacinas de RNA serem vacinas com uma tecnologia que ainda não tinha sido usada em humanos, já sabíamos há muito tempo como funcionava. Por isso foi possível acelerar uma série de fases nos ensaios clínicos que nos permitem ter segurança e confiança nas vacinas disponíveis neste momento.
No caso da Doença de Parkinson, todos esses possíveis tratamentos que estão atualmente em desenvolvimento têm de ser testados de forma muito cuidadosa. E depois, há outras limitações. Temos o número de doentes que podem ser incluídos nestes estudos. Nós sabemos que não faz sentido incluir todo o tipo de doentes de Parkinson, porque provavelmente não existe uma única Doença de Parkinson e sim várias variantes; e se pusermos toda a gente no mesmo grupo, provavelmente vamos ter resultados alterados – e isso provavelmente já aconteceu em ensaios clínicos anteriores, que talvez até pudessem ter funcionado. Mas como nós não sabíamos o suficiente sobre os mecanismos da doença, podemos ter criado grupos de doentes que não nos permitiram obter a resposta “limpa” quanto à eficácia de uma molécula.
 Portanto, entramos aqui num nível de complexidade muito grande e que só pode ser feito por especialistas – e aqui temos de incluir especialistas em farmacologia clínica, que sabem de facto desenhar os ensaios clínicos no sentido de permitir que no final as respostas que se obtiverem sejam de confiança e sejam significativas.
Portanto, entramos aqui num nível de complexidade muito grande e que só pode ser feito por especialistas – e aqui temos de incluir especialistas em farmacologia clínica, que sabem de facto desenhar os ensaios clínicos no sentido de permitir que no final as respostas que se obtiverem sejam de confiança e sejam significativas.
Em resumo: há muitos estudos já em fase clínica a decorrer, que nos dão esperança de num futuro próximo podermos ter novas armas terapêuticas para ajudar os doentes.
Sim, porque a levodopa, o principal fármaco que praticamente todos os doentes de Parkinson tomam para combater os problemas do movimento, como os tremores ou a rigidez – eu não poderia viver sem ela –, já é muito antiga…
Sim, sim, é um tipo de terapia que já foi iniciada há várias décadas, na década de 60, e portanto, temos muita informação sobre como os doentes reagem a ela. E tem sido alterada também, houve várias formulações da levodopa. Tem sido alterada no sentido de potenciar os seus efeitos, de prolongar o tempo que dura o seu efeito e a eficácia, porque sabemos que ao fim de x anos (esse número varia, dependendo de cada doente) a levodopa vai deixando de funcionar tão bem porque a doença continua a progredir, mas sabemos hoje muito mais e isso permite também aos clínicos otimizar a utilização da levodopa em doses que vão poder ajudar o doente durante mais tempo. É isso que se pretende e é isso que tem acontecido.
Levodopa
Também chamada de l-dopa, é a principal medicação usada para combater as dificuldades de movimentação provocadas pela Doença de Parkinson. A levodopa precisa de outra substância para conseguir chegar ao cérebro: a carbidopa, no medicamento Sinemet, ou a benserazida (Madopar ou Prolopa). No cérebro, a levodopa consegue substituir a dopamina que falta.
As várias formulações de levodopa e de outras moléculas, incluindo uma molécula que foi desenvolvida em Portugal pela farmacêutica Bial e que é um complemento à levodopa no tratamento de alguns sintomas da Doença de Parkinson, tudo isso são avanços tremendos que têm acontecido em cima de uma estratégia já com várias décadas, mas que hoje em dia está mais refinada. Temos melhores formas de utilizar a levodopa e esta ideia que passa por reintroduzir no cérebro aquilo que falta: o transmissor chamado dopamina.
Há pouco fez uma comparação entre a investigação do Parkinson e da Covid. Como foi possível chegar a vacinas anticovid com a rapidez que vimos. Claro que isso tem a ver com uma pandemia mundial, tem a ver com recursos financeiros. Há pouco estava a descrever as dificuldades que tem para avançar com os projetos, imagino que nada disso aconteceu em relação às vacinas para deter a pandemia. Mas isso fez-me lembrar uma coisa que eu achei curiosa: um dos primeiros sintomas do Parkinson, que já foi até apontado como uma possibilidade de fazer um diagnóstico precoce, é a perda do olfato. Que é também um sintoma da Covid. Não sei se isto é uma coincidência ou não, mas veio-me a curiosidade.
É uma ótima pergunta porque nós inclusivamente temos estado atentos à questão da Covid no contexto da Doença de Parkinson, temos pensado sobre possíveis ligações que ainda não são conhecidas, porque a Covid-19 é uma doença muito recente, e portanto, apesar de afetar muita gente, ainda não há números muito claros sobre quais as consequências a médio e longo prazo da Covid, e portanto é muito interessante pensar naquilo que são sintomas comuns com a Doença de Parkinson e com outras doenças. Neste caso, de facto, é uma característica comum às duas doenças a perda do olfato, uma característica muito comum a quem tem Covid-19, embora seja uma perda de olfato reversível – normalmente, as pessoas, ao fim de algum tempo, acabam por recuperá-lo. Na Doença de Parkinson há também uma perda, ou uma diminuição na capacidade olfativa que resulta do facto de, à medida que a doença vai progredindo, haver zonas do cérebro diferentes que vão sendo afetadas. São zonas que nos dizem que não são só os neurónios dopaminérgicos que são afetados, mas outras zonas do cérebro. O olfato está muito relacionado com uma zona do cérebro chamada bolbo olfativo, que é onde se concentram os recetores que recebem os cheiros, os sinais químicos que nos chegam do ambiente e que entram pelo nariz e vão ser processados no cérebro. Portanto, há aqui uma fase comum entre estas duas doenças, que não sabemos se estão de alguma forma relacionadas, embora haja algumas ideias que nos dizem que pode haver aqui alguma coisa em comum às duas doenças. Depois divergem, são doenças diferentes, mas há num dado momento, zonas do cérebro que estão a ser afetadas nas duas doenças.
Voltando à doxiciclina. Disse-me que um dos problemas que apresenta é ser um antibiótico que, se tomado com frequência durante muito tempo, poder criar efeitos adversos que todos os antibióticos têm. Mas disse também que seria possível que a doxiciclina fizesse efeito, nomeadamente estes efeitos que se viu em relação à Doença de Parkinson, com doses baixas. Essas doses baixas não poderiam de certa forma evitar esse problema de criar resistências?
Não queremos tratar da Doença de Parkinson e depois gerar ou criar uma série de problemas que podem ser mais graves. Tudo isto requer um cuidado muito grande.
Essa é uma esperança, de facto: se estivermos em doses abaixo das que conferem atividade antibiótica, poderemos evitar o problema. Mas, lá está, tudo isso tem de ser testado porque são ideias que temos e muita gente tem, mas que têm de ser comprovadas para evitar problemas. Não queremos tratar da Doença de Parkinson e depois gerar ou criar uma série de problemas que podem ser mais graves. Tudo isto requer um cuidado muito grande.
Mais uma vez reforço a ideia: apesar de serem estudos promissores, temos de entender que não podemos saltar etapas. Não podemos cair na demagogia que foi usada na Covid-19, quando pessoas com responsabilidade política vieram recomendar a validação, por exemplo, da cloroquina, que é uma molécula que tem outras propriedades. Sem haver dados científicos suficientes e relevantes, vieram promover a utilização da cloroquina, quando a evidência científica era muito reduzida. E veio-se a comprovar que não tem efeito.
Há esperanças de que doses mais baixas de doxiciclina possam ter o efeito que necessitamos e que, se conseguirmos iniciar os tratamentos mais precocemente, podemos talvez atrasar o avanço da doença.
Portanto, aqui queremos ter cuidado também, no sentido de ter a certeza daquilo que estamos a fazer. E isso só pode ser feito com o envolvimento dos colegas especialistas que estão habilitados a seguir os doentes e a acompanhá-los para avaliar os benefícios e os efeitos indesejáveis que qualquer molécula tem. Infelizmente temos muito poucas moléculas limpas, que têm apenas um efeito. São compostos químicos que normalmente têm o efeito que desejamos, mas depois têm outros efeitos indesejáveis que não conseguimos ainda evitar. Daí a necessidade de ter muito cuidado, embora haja esperanças de que essas doses mais baixas possam ter o efeito que necessitamos e que, se conseguirmos iniciar os tratamentos mais precocemente podemos talvez atrasar o avanço da doença.
Este não é o primeiro possível tratamento baseado em medicamentos já existentes mas com outros fins, e que foram testados para ver se teriam efeito sobre a Doença de Parkinson. Eu sei que já houve outros ensaios que pareciam extremamente promissores, passaram todas as fases, sempre com resultados fantásticos, mas quando chegaram aos testes com humanos fracassaram. Completamente. Eu já tive esperanças em outros medicamentos. A gente ficava entusiasmada, entusiasmada… e depois deixava de ouvir falar neles. Qual é esse salto, dos testes com animais para os testes com humanos, que joga fora tanto trabalho feito porque não se comprova a eficácia?
Infelizmente, de facto, tem sido assim. Todos os ensaios que têm sido feitos com moléculas com um potencial que chamamos de neuroprotetor, ou modificador da doença, falharam, até agora. Não só na Doença de Parkinson mas noutras destas doenças neurodegenerativas, como a Doença de Alzheimer, a Doença de Huntington, como a Esclerose Lateral Amiotrófica… Temos muito poucos sucessos, para não dizer quase nenhuns, infelizmente.
Parkinson e Alzheimer
É muito comum a confusão entre Parkinson e Alzheimer. Trata-se de duas doenças neurodegenerativas, progressivas e sem cura. Mas são muito diferentes. As principais dificuldades provocadas pela Doença de Parkinson são motoras; pode trazer também alterações cognitivas, mas discretas. Já o Alzheimer é um distúrbio do cérebro que compromete a cognição, a memória e a capacidade de pensar com clareza. O seu sintoma clássico é a perda de memória.
Há várias possíveis explicações para isso. Uma, é que estamos a envolver os doentes numa fase já tardia. E que precisamos de identificar os doentes numa fase mais precoce, em que há ainda mais neurónios funcionais, no sentido de tentar ter ainda algum efeito palpável.
Bom, mas isto é apenas uma das possibilidades. Há outras que às vezes somos mais resistentes a aceitar.
E uma delas é que os modelos laboratoriais que utilizamos não sejam talvez tão bons quanto imaginamos. Essa seria a explicação para haver estratégias que funcionam no laboratório, que têm efeitos muito promissores, mas que depois nos seres humanos não funcionam. E isto acho que nos diz que os modelos animais podem não ser tão bons quanto nós pensamos. O que nos leva a outra questão, que é o facto de termos ainda um conhecimento limitado sobre as origens da doença.
Nós, cientistas, e aqui faço um mea culpa, muitas vezes estamos apegados a certas ideias que achamos serem o caminho, mas sem termos a abertura para perceber que, se calhar, há vários caminhos. Se calhar, não temos tanta evidência científica para seguir por determinado caminho e não outro. Obviamente, fazemos o melhor que podemos com a informação que temos. Mas o que eu acho que acontece neste momento é que precisamos de investir ainda mais no estudo daquilo que são as origens do problema. Em todas estas doenças.
Nós, cientistas, e aqui faço um mea culpa, muitas vezes estamos apegados a certas ideias que achamos serem o caminho, mas sem termos a abertura para perceber que, se calhar, há vários caminhos.
E precisamos de, obviamente, continuar a investir nos ensaios clínicos, porque não devemos deixar de ter a esperança de que algumas destas moléculas, ou destas estratégias, possam funcionar, mas não podemos deixar de investir no estudo das origens.
O volume de investimento feito na Covid-19 foi enorme, tremendo, continua a ser. E é uma doença que acaba por ter consequências muito graves, matou até hoje mais de 16 mil pessoas em Portugal, e cada vida que se perde é evidentemente a lamentar, mas a Doença de Parkinson afeta 18 mil pessoas em Portugal. E não tivemos nunca um nível de investimento – isto só para falar de Portugal – que se assemelhasse ao nível de investimento na Covid-19.
Obviamente todas as doenças puxam para o seu lado, todas elas têm de ser tratadas e temos de promover a investigação em todas elas. Mas isto só para dar uma ideia da discrepância que existe ao nível do financiamento, em doenças como a de Parkinson e outras, quando comparadas com o que já está a ser feito na Covid-19 ou o que tem sido feito ao longo de muitos anos no cancro, por exemplo. São investimentos de ordens de grandeza incomparáveis.
Podemos especular, porventura: se o investimento na Doença de Parkinson tivesse a ordem de magnitude que tem tido a Covid-19 ou da que já tem havido noutras doenças, possivelmente hoje em dia saberíamos mais ainda e teríamos algo já mais concreto para oferecer aos doentes.
Por isso é que puxo muito por estes pontos. Nós temos de falar deste problema. E temos exemplos vivos de pessoas que não esconderam a sua doença – e o Luis está aqui a fazer o seu papel muito importante – mas temos pessoas a nível internacional que usaram o facto de terem a doença para criarem um movimento à sua volta. Para criarem esta consciência de que precisamos de investir e trabalhar juntos nestes problemas.

E aqui refiro-me à Fundação Michael J. Fox, que toda a gente conhece, que já nos tem apoiado e apoia muitos investigadores em todo o mundo, para permitir avanços que não dependam só do investimento público na Ciência, que acaba por ser sempre muito limitado. Precisamos, em Portugal – eu já tentei fazer isso e gostaria de continuar a tentar – de criar algo semelhante à Fundação Michael J. Fox, para aproveitarmos a boa vontade que exista, o interesse das pessoas, a generosidade daqueles que podem, para criar recursos que financiem avanços mais rápidos nesta área tão importante e que afeta a vida das pessoas durante tanto anos.
Porque a Covid, como falávamos antes, tem afetado um número muito grande de pessoas, tem infelizmente levado muitas pessoas, mas tem um tempo de duração curto. A Doença de Parkinson dura 20, 30 anos e são anos em que a vida das pessoas é muito afetada. Portanto, precisamos de ter isso em atenção, precisamos de envolver os políticos, envolver as pessoas com responsabilidade e com capacidade financeira nestas grandes causas.
Quando organizei o maior congresso na área da Doença de Parkinson e Alzheimer, juntamente com outros colegas, em Portugal, confesso que fiquei muito triste quando não conseguimos ter o interesse do Presidente da República para estar presente.
Há dois anos, quando organizei o maior congresso na área da Doença de Parkinson e Alzheimer, juntamente com outros colegas, em Portugal, em Lisboa, confesso que fiquei muito triste quando não conseguimos ter o interesse do Presidente da República para estar presente. Mas sabemos que quando os desportistas portugueses têm sucesso, são sempre recebidos no Palácio de Belém. Neste caso, o Congresso foi no Centro de Congressos de Lisboa, e não tivemos a sorte de ter a presença das pessoas com responsabilidade, que podem trazer o valor e o peso do seu reconhecimento também para estas causas.
Penso que isto é algo que deve chamar a atenção das pessoas, porque são causas se calhar tão importantes ou mais do que uma vitória num campeonato ou no Mundial de algum tipo de desporto. Mas isto é um aparte.
Sem dúvida. Aliás, um dos primeiros livros que li depois de ter sido diagnosticado foi a autobiografia do Michael J. Fox, que foi inspiradora. Até porque ele é muito sincero, cometeu muitos erros no início, teve uma fase de negação da doença… e isso ensinou-me a não cometer os mesmos erros e a assumir a doença desde logo e tentar falar sobre ela, para derrubar o muro de desconfiança e de discriminação que há sempre em relação a doenças sobre as quais se conhece muito pouco e sobre as quais se fazem confusões enormes. Quanto mais falarmos, mais vamos ajudar a que se desenvolva a investigação sobre a doença.
A entrevista já vai bastante longa, eu só queria fazer uma última pergunta sobre a sua trajetória como cientista. Viveu muito tempo nos Estados Unidos, onde fez o doutoramento e o pós-doutoramento, depois voltou a Portugal, para o Instituto de Medicina Molecular, um dos Institutos de ponta do país. Agora está em Goettingen. Fale-nos um pouco da sua vida de cientista e desta mudança para a Alemanha.
Foi algo que foi acontecendo, não foi planeado, principalmente a nova saída de Portugal, depois de ter voltado. Voltei para Portugal em 2007, com muita vontade de me instalar e de ficar. Mas acabou por acontecer um convite da Universidade de Goettingen, onde estou, um daqueles convites irrecusáveis para poder liderar um departamento, poder estar num meio com muitos colegas que trabalham nesta área a que me dedico. Na altura ainda era muito novo, foi uma daquelas oportunidades que surgem uma vez na vida, de me permitir fazer ciência a um nível muito alto. Acabei por aceitar o desafio e voltei a sair, mas de facto já estou fora há muitos anos, tenho vontade de voltar, de fazer coisas também em Portugal, quem sabe um dia, se surgir a oportunidade.
Usando a analogia do jogador de futebol, que um dia está num clube, depois surge um convite para ir para outro sítio, e vai, aqui a única diferença é que não temos os mesmos milhões envolvidos (risos), mas temos a esperança ou a ideia de que certos lugares nos permitem fazer coisas de que gostaríamos, e às vezes acertamos e outras vezes erramos nas decisões. Neste momento, posso dizer que me sinto contente aqui, embora reconheça que o IMM em Portugal, como muitos outros institutos, o Cedoc (Centro de Estudos de Doenças Crónicas), o I3S ((Instituto de Investigação e Inovação em Saúde), muitas universidades, Aveiro, Minho, Algarve, são tudo lugares onde há muita gente com muita qualidade a fazer investigação. O meu caminho passou por voltar a sair, e espero que um dia possa voltar a Portugal.







